Чесотка — это высококонтагиозное паразитарное заболевание кожи, вызываемое микроскопическим клещом Sarcoptes scabiei var. hominis (чесоточный зудень). Это одна из самых распространённых дерматозов в мире, особенно в условиях скученности, низкого социально-экономического уровня, в домах престарелых, тюрьмах и детских коллективах. По оценкам Всемирной организации здравоохранения (ВОЗ), ежегодно чесоткой заболевают более 200 миллионов человек по всему миру.
Заболевание характеризуется интенсивным зудом, усиливающимся в ночное время, и типичными кожными высыпаниями, вызванными как непосредственной деятельностью клеща, так и аллергической реакцией организма на его продукты жизнедеятельности.
Биология и жизненный цикл чесоточного клеща
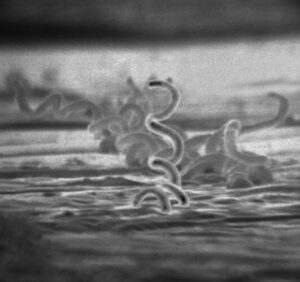
Sarcoptes scabiei — это внутрикожный паразит, принадлежащий к классу паукообразных. Размеры самки — около 0,3–0,45 мм, самцы — вдвое меньше. Клещ имеет овальное тело, четыре пары коротких ног, ротовой аппарат для прокалывания кожи и специальные когти для перемещения по роговому слою эпидермиса.
Жизненный цикл (всего 10–17 дней):
- Заражение: происходит при тесном физическом контакте с инфицированным человеком. Самка клеща проникает в роговой слой кожи и начинает прокладывать ходы (чесоточные ходы) — извилистые тонкие линии длиной до 1–1,5 см.;
- Откладка яиц: в течение жизни (около 4–6 недель) самка откладывает 2–3 яйца в день в просвете хода;
- Развитие личинок: через 3–4 дня из яиц вылупляются личинки, которые выходят на поверхность кожи, проникают в волосяные фолликулы или другие участки эпидермиса и превращаются в нимф;
- Половое созревание: через 10–14 дней нимфы становятся взрослыми клещами. Спаривание происходит на поверхности кожи, после чего самец погибает, а самка вновь внедряется в кожу и продолжает цикл.
Важно: только самки роют ходы и вызывают клиническую картину чесотки. В коже человека одновременно может находиться 10–15 клещей при классической форме, но при норвежской (корковой) чесотке их количество достигает миллионов.
Пути передачи
Основной путь передачи — прямой кожный контакт:
- Половой контакт;
- Объятия, рукопожатия (особенно при длительном контакте);
- Совместный сон;
- Уход за больным (в семьях, медицинском персонале).
Косвенный путь (через предметы обихода) возможен, но редок:
- Постельное бельё, полотенца, одежда могут сохранять жизнеспособность клеща до 24–36 часов при комнатной температуре и высокой влажности;
- При низкой влажности и температуре выше 60°C клещ погибает в течение нескольких минут.
Чесотка не связана с нечистоплотностью. Даже люди с безупречной гигиеной могут заразиться при контакте с инфицированным.
Клиническая картина: симптомы чесотки
Основной симптом — интенсивный зуд, особенно ночью. Это связано с повышенной активностью клеща в тёплой постели и циркадными ритмами иммунного ответа.
Типичные локализации высыпаний (у взрослых):
- Межпальцевые промежутки кистей;
- Сгибательные поверхности лучезапястных суставов;
- Локтевые сгибы;
- Подмышечные впадины;
- Около сосков у женщин;
- Поясница, ягодицы;
- Половые органы у мужчин (головка и крайняя плоть);
- Боковые поверхности стоп, пятки.
Характерные элементы сыпи:
- Чесоточные ходы — тонкие, слегка приподнятые серовато-белые или розоватые линии, часто с пузырьком или папулой на конце (место нахождения клеща).
- Папулы и везикулы — мелкие узелки и пузырьки, вызванные аллергической реакцией.
- Экскориации — расчёсы из-за зуда, могут присоединяться бактериальные инфекции (импетиго, фурункулёз).
- Корочки и узлы — при длительном течении или гиперчувствительности.
Особенности у детей:
- Высыпания распространяются на лицо, голову, ладони, подошвы — в отличие от взрослых;
- Часто наблюдается везикуло-пустулёзная сыпь;
- Зуд может быть настолько сильным, что нарушает сон и поведение ребёнка.
Норвежская (корковая) чесотка — тяжёлая форма, возникающая у:
- Пожилых людей;
- Лиц с иммунодефицитом (ВИЧ, химиотерапия);
- Пациентов с тяжёлыми неврологическими заболеваниями (ДЦП, деменция).
Особенности:
- Массивная гиперкератозная корка на коже (иногда напоминает псориаз);
- Отсутствие выраженного зуда (из-за сниженного иммунного ответа);
- Крайне заразна — один больной может заразить десятки людей;
- В корке содержится огромное количество клещей.
Диагностика чесотки
Диагноз часто ставится клинически на основании:
- Ночного зуда;
- Типичной локализации высыпаний;
- Наличия чесоточных ходов;
- Случаев заболевания у контактировавших лиц.
Однако при атипичных формах, отсутствии ходов или подозрении на норвежскую чесотку требуется лабораторное подтверждение.
Методы диагностики:
- Извлечение клеща иглой:
- Конец чесоточного хода вскрывают стерильной иглой;
- Клеща извлекают и рассматривают под микроскопом (увеличение ×10–40);
- Видна характерная форма тела, ноги, ротовой аппарат.
- Метод щелочного препарата (щёлочная проба):
- На подозрительный участок наносят 40 процентный раствор едкого натра (NaOH);
- Через 10–15 минут соскабливают роговой слой;
- Препарат исследуют под микроскопом — видны клещи, яйца, фекалии (скибалии).
- Дерматоскопия:
- Неинвазивный метод;
- При осмотре чесоточного хода виден «дельта-самолёт» — тёмная точка (клещ) в конце извилистой линии;
- Чувствительность — до 90 процентов.
- Инкрустационная биопсия кожи (при норвежской чесотке):
- Гистологическое исследование корки выявляет множество клещей в роговом слое.
Дифференциальный диагноз: атопический дерматит, контактный дерматит, педикулёз, укусы насекомых, папулёзный сифилид, псориаз, фолликулит.
Лечение чесотки
Цель терапии — полное уничтожение клещей и их яиц, а также профилактика повторного заражения. Лечение должно быть одновременным для всех контактировавших лиц, даже при отсутствии симптомов.
Основные противочесоточные препараты:
- Перметрин 5 процентный (крем) — препарат выбора во всём мире:
- Наносится на всё тело от шеи до пят на 8–14 часов, затем смывается;
- Обладает высокой эффективностью и низкой токсичностью;
- Может применяться у детей старше 2 месяцев и беременных (по показаниям).
- Бензилбензоат 10–20 процентный (эмульсия или лосьон):
- Наносится на 24 часа, смывается, процедура повторяется на 2-й и 4-й день;
- Может вызывать раздражение кожи;
- Не рекомендуется детям до 3 лет и при выраженном воспалении.
- Спрегаль (аэрозоль) — содержит эсдепаллетрин и пиперонилбутоксид:
- Однократное нанесение на 12 часов;
- Удобен для обработки волосистой части головы у детей;
- Противопоказан при бронхиальной астме.
- Ивермектин (пероральный препарат):
- Применяется при норвежской чесотке, множественных рецидивах или невозможности местной терапии;
- Доза: 200 мкг/кг однократно, повтор через 7–10 дней;
- Не рекомендуется детям до 15 кг, беременным и кормящим.
Важно: обрабатывать нужно всё тело, включая межпальцевые промежутки, подногтевые пространства, половые органы, подмышечные впадины. Лицо и голову обрабатывают только у детей и при норвежской чесотке.
Дополнительные меры:
- Антигистаминные препараты (цетиризин, лоратадин) — для уменьшения зуда;
- Местные кортикостероиды (гидрокортизон 1 процентный) — при выраженном воспалении и экзематизации;
- Антибиотики — при присоединении бактериальной инфекции.
Повторное лечение:
- При сохранении зуда и высыпаний через 7–14 дней — возможен рецидив или повторное заражение;
- Повторный курс терапии проводят всем членам семьи/коллектива.
Обработка вещей и окружающей среды
- Постельное бельё, полотенца, одежда — стирка при 60°C и выше или выдержка в запечатанном пакете не менее 72 часов (клещ погибает за 2–3 дня вне тела);
- Мягкие игрушки, обувь — помещают в морозильную камеру на 12 часов или в плотный пакет на 5–7 дней;
- Мебель, матрасы — тщательная влажная уборка с дезинфицирующими средствами;
- Кипячение — эффективно, но не всегда необходимо при соблюдении карантина.
Профилактика
- Раннее выявление и изоляция больного до окончания лечения;
- Одновременное лечение всех контактов (в семье, детском саду, общежитии);
- Соблюдение правил личной гигиены;
- Избегание тесных контактов с лицами с неясной кожной сыпью;
- Регулярная смена и стирка белья в очагах инфекции.
Нельзя: использовать народные средства (серную мазь без консультации, керосин, уксус) — они неэффективны и могут вызвать ожоги.
Осложнения чесотки
- Пиодермия (гнойничковые инфекции) — стрептококки, стафилококки;
- Постстрептококковый гломерулонефрит — у детей после стрептококковой инфекции;
- Рецидивы — из-за неполного лечения или повторного заражения;
- Хронический зуд — может сохраняться 2–4 недели после успешного лечения из-за персистирующей аллергической реакции (не означает активную инфекцию).
Заключение
Чесотка — это не просто «зудящая сыпь», а серьёзное паразитарное заболевание, требующее системного подхода к диагностике и лечению. Его коварство заключается в высокой контагиозности, способности маскироваться под другие дерматозы и риске эпидемического распространения в коллективах.
Ключевые принципы борьбы с чесоткой:
- Подозревать чесотку при ночном зуде и типичной локализации;
- Подтверждать диагноз дерматоскопией или микроскопией;
- Лечить всех контактов одновременно;
- Строго соблюдать правила обработки вещей;
- Не прекращать лечение при исчезновении зуда — завершать полный курс.
Если у вас или у члена семьи появились необъяснимый ночной зуд и высыпания — обратитесь к дерматологу. Своевременное лечение предотвратит осложнения и защитит окружающих от заражения.